Sciences de la Vie et de la Terre 1 Bac
La communication hormonale
Cours (Partie 3)
Professeur : Mr BAHSINA Najib
Sommaire
V- La régulation de la glycémie : un système autorégulé
5-1/ Introduction
5-2/ Réponse des cellules pancréatiques aux variations de la glycémie
5-3/ Mode d’action de l’insuline et le glucagon sur les cellules cibles
5-4/ Conclusion
VI- Schéma bilan de la régulation de la glycémie
VII- Action de l’insuline et le glucagon sur les cellules cibles
V- La régulation de la glycémie : un système autorégulé
5-1/ Introduction
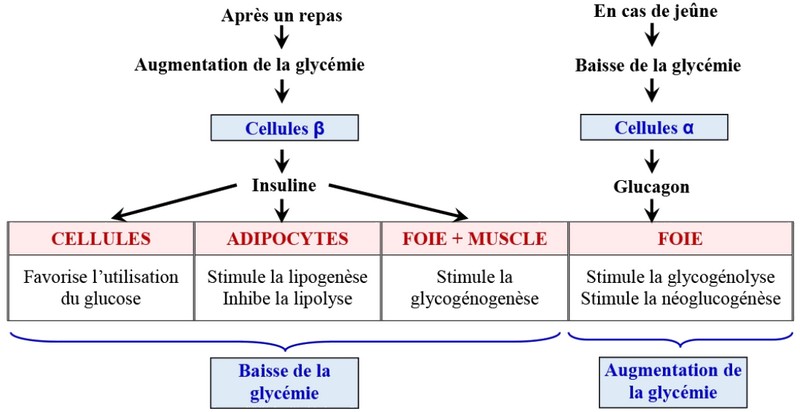
Deux hormones pancréatiques ont des effets opposés sur la glycémie.
- L'insuline hypoglycémiante,
- Le glucagon hyperglycémiant.
La stabilité de la glycémie dépend donc d’un équilibre hormonal bien contrôlé, ce qui suppose que les cellules hormonales adaptent leur activité aux variations de la glycémie.
V- La régulation de la glycémie : un système autorégulé
5-2/ Réponse des cellules pancréatiques aux variations de la glycémie
Des sujets normaux, à jeun depuis 12 heures, et maintenus au repos pendant les 4 heures de l'expérience reçoivent, par voie orale, un repas riche en glucide.
On dose le taux d'insuline et de glucagon dans le sang :

V- La régulation de la glycémie : un système autorégulé
5-2/ Réponse des cellules pancréatiques aux variations de la glycémie
Avant l’ingestion de glucose la glycémie est stable ; l’insuline est stable en faible quantité, le glucagon est secrété en quantité stable d’environ 1.2g/l.
L’ingestion de glucose provoque l’élévation de la glycémie, une grande secrétions de l’insuline et unediminution de la sécrétion de glucagon.
Après 60 mn, on commence à regagner les valeurs nonnales : la sécrétion de l’insuline diminue progressivement pour revenir', et la sécrétion du glucagon augmente la valeur.
Les cellules et des îlots de Langerhans sont donc sensibles aux variations de la glycémie et constituent donc le système de commande de la régulation en adaptant leur sécrétion hormonale à la situation.

V- La régulation de la glycémie : un système autorégulé
5-2/ Réponse des cellules pancréatiques aux variations de la glycémie
Des îlots de Langerhans ont été isolés à partir du pancréas d’une souris, puis ils ont été placés dans des milieux de concentrations du glucose différentes.
On dose les variations de la libération d'insuline et de glucagon par ces îlots isolés, en fonction de la concentration en glucose du liquide dans lequel ils sont plongés :

V- La régulation de la glycémie : un système autorégulé
5-2/ Réponse des cellules pancréatiques aux variations de la glycémie
Quand la concentration en glucose dans le liquide perfusé augmente de 0 jusqu’à 1 g/l, le taux de glucagon diminue rapidement de 20ng/20min jusqu’à 12ng/20min, par contre le taux d’insuline reste constant de 0ng/20min.
Quand la concentration en glucose continue à augmenter jusqu’à 3g/l, le taux de glucagon continue à diminuer rapidement jusqu’à 1ng/20min, par contre le taux de l’insuline augmente rapidement de 0 jusqu’à 3600ng/20min.
Quand la concentration en glucose continue à augmenter jusqu’à 5g/l, le taux de glucagon continue à diminuer mais faiblement jusqu’à 0ng/20min, par contre le taux de l’insuline continue à augmenter mais faiblement jusqu’à 4000ng/20min.
Cela montre que la sécrétion de l’insuline varie dans le même sens que la concentration de glucose à partir de 1g/l, alors que la sécrétion du glucagon varie dans le sens inverse.
Les cellules et des îlots de Langerhans détectent donc la variation du glucose et leur sensibilité varie en fonction de sa concentration.

V- La régulation de la glycémie : un système autorégulé
5-2/ Réponse des cellules pancréatiques aux variations de la glycémie
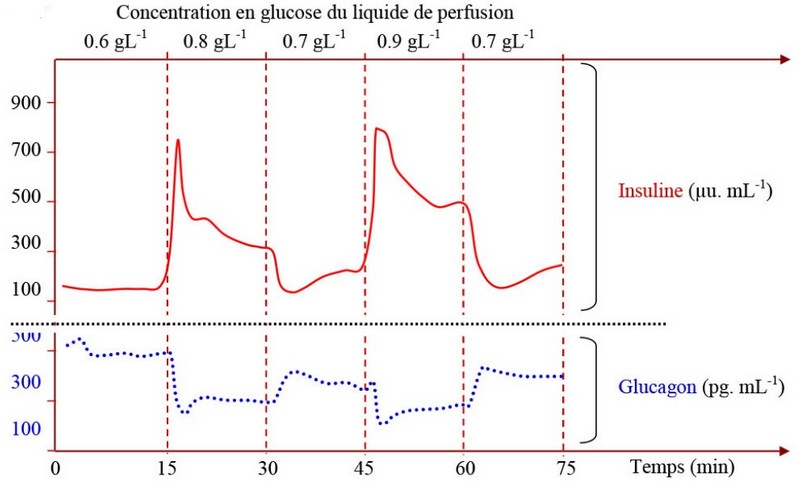
Dans le pancréas d'un chien, la circulation sanguine a été remplacée par l'injection d’une solution physiologique permettant la suivie des cellules du pancréas.
Ainsi, on peut agir sur la variation de la concentration du glucose dans le liquide de perfusion :
V- La régulation de la glycémie : un système autorégulé
5-2/ Réponse des cellules pancréatiques aux variations de la glycémie
Au cours de la perfusion, pour un taux élevé de glucose on constate une augmentation du taux d’insuline et une diminution synchronique du taux de glucagon. Mais c’est l’inverse qui a lieu pour les taux faibles d glucose.
La sécrétion d’insuline et du glucagon varie donc selon la concentration du glucose :
En cas d’hypoglycémie,Les cellules des îlots de Langerhans diminuent leur libération d’insuline et les cellules augmentent leur sécrétion de glucagon.
En cas d’hyperglycémie, c’est l’inverse qui a lieu.

V- La régulation de la glycémie : un système autorégulé
5-2/ Réponse des cellules pancréatiques aux variations de la glycémie
Conclusion
Les cellules et des îlots de Langerhans jouent le rôle de capteurs de la variation de la glycémie.
Lorsque celle-ci varie, en vue de la réguler les capteurs envoient des messages chimiques sous forme d'hormones pour agir sur les cellules cibles.
Ce système de contrôle constitue une boucle de rétroaction qui assure une autorégulation permanente .
V- La régulation de la glycémie : un système autorégulé
5-3/ Mode d’action de l’insuline et le glucagon sur les cellules cibles
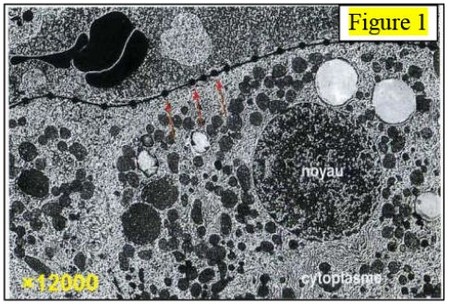
L’autoradiographie est une technique qui permet de localiser les molécules radioactives dans les membranes plasmiques.
la figure suivante est une autoradiographie de cellule hépatique mise en présence du glucagon marqué par un isotope radioactif.
Un résultat comparable serait obtenu avec de l'insuline radioactive.
Les points noirs repérés par des flèches localisent l'hormone marquée, c'est-à-dire indiquent l’endroit où elle est fixée par la cellule :
V- La régulation de la glycémie : un système autorégulé
5-3/ Mode d’action de l’insuline et le glucagon sur les cellules cibles
L’autoradiographie montre que le glucagon ou l’insuline, ne diffusent pas à travers la membrane plasmique de la cellule cible.
Ces hormones reconnaissent des récepteurs membranaires spécifiques et viennent se fixer au-dessus :

V- La régulation de la glycémie : un système autorégulé
5-3/ Mode d’action de l’insuline et le glucagon sur les cellules cibles
On connaît des souris mutantes qui présentent les caractéristiques suivantes : obésité ; hyperglycémie chronique et relative insensibilité à l'injection d'insuline (qui n’abaisse que peu leur glycémie).
On prélève des cellules hépatiques de souris normales et de souris obèse , puis on purifie les membranes plasmiques de ces cellules. On met alors ces membranes en présence d’insuline et on mesure, dans chaque cas la quantité d'insuline susceptible de se lier à une même quantité de membrane.
Les résultats obtenus sont présentés dans la figure 2 :

V- La régulation de la glycémie : un système autorégulé
5-3/ Mode d’action de l’insuline et le glucagon sur les cellules cibles
La quantité d’insuline fixée par les membranes des souris normales est plus importante que celle des souris obèses.
On peut donc supposer qu’il existe des anomalies des récepteurs d’hormones chez les souris obèses insensibles à l’insuline.

V- La régulation de la glycémie : un système autorégulé
5-3/ Mode d’action de l’insuline et le glucagon sur les cellules cibles
La première étape de l’action de l’insuline sur une cellule cible c’est la fixation de cette hormone sur les récepteurs membranaires spécifiques.
On déduit donc qu’une hormone ne peut agir sur une cellule qu’à la condition d'être détectée par cette dernière ; pour cela une cellule cible d’une hormone doit posséder des récepteurs capables de se lier spécifiquement à cette hormone :

V- La régulation de la glycémie : un système autorégulé
5-3/ Mode d’action de l’insuline et le glucagon sur les cellules cibles
L’insuline et le glucagon agissent sur les cellules-cibles en se fixant sur les récepteurs membranaires qui leur sont spécifiques, ce qui permet l’activation de ces cellules :
1- Sous l’action de l’insuline :
- Les cellules hépatiques stockent le glucose sous forme de glycogène et de triglycérides.
- Les cellules musculaires stockent le glucose sous forme de glycogène.
- Les adipocytes stockent le glucose sous forme de triglycérides.
2- Sous l’action du glucagon, les cellules hépatiques libèrent du glucose dans le sang.

V- La régulation de la glycémie : un système autorégulé
5-4/ Conclusion
La spécificité des hormones est due à des récepteurs spécifiques de l’hormone qui n’existent que sur les cellules cibles ,
La reconnaissance entre l’hormone et son récepteur est due à une complémentarité entre la structure spatiale de l’hormone et de son récepteur.
L’union entre l’hormone et le récepteur membranaire permet l’activation d’une protéine membranaire la protéine G (premier message).
La protéine G active une enzyme l’adénylate cyclase qui transforme l’ATP en AMP cyclique considéré comme le deuxième messager dans la cellule cible, celui-ci induit les réactions de la cellule cible a l'hormone par production d’enzymes et changement de perméabilité.
VI- Schéma bilan de la régulation de la glycémie
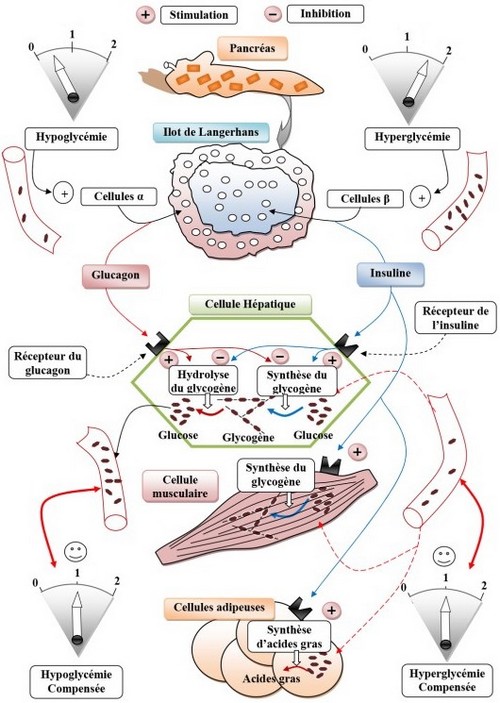
Dans l’organisme, outre la glycémie, de nombreux paramètres physiologiques sont contrôlés en permanence : leurs valeurs respectives fluctuent faiblement autour d’une valeur de référence ou valeur de consigne.
Une telle stabilité est obtenue grâce à l’intervention de mécanismes autorégulés.
Le document suivant représente un schéma bilan montrant les mécanismes de la régulation de la glycémie :
VII- Action de l’insuline et le glucagon sur les cellules cibles
La communication entre les cellules et des îlots de Langerhans et les cellules cibles via les hormones pancréatiques, permettent la stabilité de la glycémie autour de 1g/l.
Les hormones pancréatiques (insuline et glucagon) sont sécrétées selon la variation de la glycémie :